
ERGONOMÍA
→
04 / 20
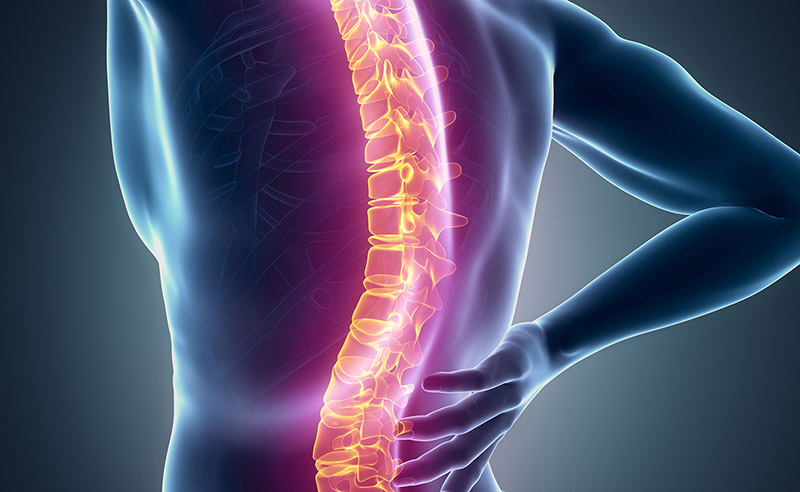
Cada ambiente laboral es un mundo en cuanto a ergonomía se refiere, pero debemos tener en cuenta que la medicina también debe estar sujeta a ciertas medidas que protegen la salud de quienes la practican, evitándoles así el desarrollo de enfermedades profesionales.
Por su práctica, los oftalmólogos tienen un riesgo extra de lesiones musculoesqueléticas.¹ De hecho, varias encuestas entre oftalmólogos revelan que un número importante ha notificado dolor cuando operaban o con el uso de aparatos como la lámpara de hendidura; siendo los trastornos musculoesqueléticos más comunes el dolor de espalda incapacitante y de cuello, entumecimiento de manos y piernas, y síndrome del túnel carpiano. Además, un elevado porcentaje sufre dolor crónico de espalda, cuello y/o cabeza entre otros.²
Parece que los cirujanos especialistas en vítreo y retina son los más expuestos a complicaciones musculoesqueléticas. De hecho, en un estudio con una cohorte de estos especialistas, el 55% informó de dolor de espalda y cuello, y el 7% requirió cirugía para aliviar sus síntomas.²
Los factores de riesgo incluyen tareas repetitivas, trabajos que requieren un control motor delicado y un enfoque visual cercano, mantenimiento prolongado de una posición incómoda mientras se trabaja, y el uso de ordenadores y teclados durante periodos de tiempo prolongados.¹
La Academia Americana de Oftalmología (AAO) reconoció el problema y estableció un grupo de trabajo para abordar el tema, de manera que se establecen algunas soluciones simples para evitar posibles daños.²
- La mesa de la lámpara de hendidura debe situarse más cerca del examinador que del paciente o ajustar la silla del examinador para que este no tenga que reclinarse hacia delante.²
- Idealmente, los oculares deben ser ajustables y estar orientados de manera que el cirujano pueda sentarse derecho. Ajustando a un ángulo de 20°-30° entre el objetivo y el ocular se puede lograr fácilmente. Los sistemas de monitores de visualización pueden aliviar este problema.²
- Los oftalmoscopios indirectos deben ser ligeros. Los recargables pueden ser más pesados que las versiones convencionales con cable. Durante la oftalmología indirecta se debe mantener una postura natural de la columna, ajustando la altura de la camilla de examen y la cabeza del paciente. Esta técnica en postura sedente no es difícil de aprender.²
- Los asientos, la mesa y el equipo deben ajustarse para que se pueda mantener una posición de la columna con una curvatura normal durante las cirugías.²
- También durante la cirugía, si es posible, debe bajarse el asiento y la mesa para que se puedan mantener las rodillas dobladas a 90°, los pies apoyados en el suelo y los muslos paralelos al suelo. Si los pedales no se pueden usar sin inclinar los muslos, se pueden elevar estos con otra superficie.²
- Durante el uso de un ordenador debe ajustarse la silla, la mesa, el monitor, el teclado y el ratón para proporcionar la mejor postura con la menor cantidad de tensión muscular.²
- Los antebrazos y codos deben apoyarse en superficies acolchadas. La palma de la muñeca y los antebrazos deben situarse en línea recta y aproximadamente paralelos al suelo. Además, es importante prestar atención a los bordes afilados de los accesorios como los reposamuñecas.²
Los esfuerzos para crear una clínica y un quirófano ergonómicos requieren cambios de paradigma en los conceptos tradicionales de diseño para que la personalización se incorpore a la arquitectura estandarizada del hospital.²
Además, la constante incorporación de tecnología a la oftalmología, hace que debamos mirar también hacia los retos que nos plantea el futuro. Cada vez se usan más los ordenadores, por lo que debemos prestar atención a la altura de la pantalla, el teclado, y el asiento que utilizamos. Por otra parte, las pantallas de visualización son una buena solución, pero se debe evitar en su uso que el cirujano asistente gire la cabeza hacia el monitor del cirujano principal. Además, todos estos dispositivos que cada vez más ocupan las salas de operaciones y las de exploraciones deben ajustarse para que el oftalmólogo pueda mantener una postura natural.¹
Por último, no debemos olvidar que los ejercicios preventivos de cuello y espalda y la consulta profesional oportuna pueden ayudar a aliviar los síntomas y a mantener una mejor eficiencia en el trabajo.²
Referencias:
- Roach L. Ophthalmic Ergonomics: Continuing Challenges and New Insights. EyeNet Magazine. Disponible en: http://www.aao.org/eyenet/article/ophthalmic-ergonomics
- Honavar SG. Head up, heels down, posture perfect: Ergonomics for an ophthalmologist. Indian J 2017;65(8):647–650.
© Oftalmofuture 2019 – Todos los derechos reservados
